 Tiếng Việt
Tiếng ViệtBiến chứng nguy hiểm của đái tháo đường và vai trò dinh dưỡng trong chiến lược phòng ngừa
Biến chứng đái tháo đường là một gánh nặng y tế hàng đầu, nhưng hoàn toàn có thể phòng ngừa nếu người bệnh được trang bị đầy đủ kiến thức khoa học và áp dụng hiệu quả các biện pháp kiểm soát bệnh lý. Bài viết này dưới góc nhìn chuyên môn, sẽ phân tích rõ các nguy cơ nguy hiểm nhất: từ bệnh võng mạc, bệnh thận đến nhồi máu cơ tim và đột quỵ. Trọng tâm của bài viết là các giải pháp phòng tránh, đặc biệt là vai trò của dinh dưỡng trong việc kiểm soát đường huyết và các yếu tố nguy cơ tim mạch.
Tại sao biến chứng của đái tháo đường lại nguy hiểm?

Đái tháo đường gây ra rất nhiều biến chứng nguy hiểm cho sức khỏe
Đái tháo đường (ĐTĐ) không chỉ đơn thuần là một căn bệnh về đường huyết cao. Sự nguy hiểm thực sự của nó nằm ở những tổn thương thầm lặng nhưng tàn khốc mà tình trạng tăng đường huyết mạn tính gây ra trên toàn bộ cơ thể. Nền tảng của mọi biến chứng ĐTĐ bắt nguồn từ một cơ chế chung: tổn thương lớp nội mạc mạch máu.
Lớp nội mạc là một lớp lót mỏng manh bên trong tất cả các mạch máu, từ những mao mạch nhỏ li ti ở mắt, thận, thần kinh, đến các động mạch lớn nuôi dưỡng tim và não. Khi nồng độ glucose trong máu tăng cao kéo dài, nó sẽ gây ra một chuỗi phản ứng sinh hóa phức tạp, bao gồm stress oxy hóa, sản sinh các sản phẩm glycat hóa bền vững (AGEs) và kích hoạt các con đường gây viêm. Tất cả những yếu tố này tấn công và làm tổn thương lớp nội mạc, khiến mạch máu trở nên xơ cứng, kém đàn hồi, dễ bị viêm và hình thành các mảng xơ vữa .
Tùy thuộc vào vị trí và kích thước của các mạch máu bị tổn thương, các biến chứng sẽ biểu hiện ở những cơ quan khác nhau. Hiểu rõ về chúng chính là bước đầu tiên và quan trọng nhất để xây dựng một chiến lược phòng ngừa hiệu quả.
Biến chứng trên mạch máu nhỏ (vi mạch)
Đây là những biến chứng đặc trưng của bệnh đái tháo đường, xảy ra ở những mạch máu có đường kính rất nhỏ.
Tổn thương mắt (bệnh võng mạc đái tháo đường): Nguy cơ mù lòa hàng đầu
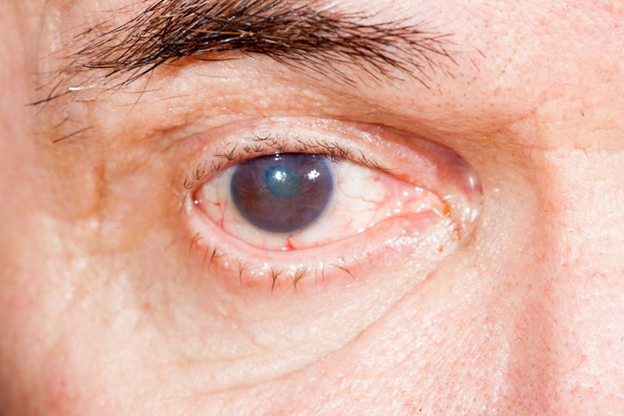
Bệnh lý võng mạc đái tháo đường
Võng mạc là một lớp mô thần kinh nhạy cảm với ánh sáng ở phía sau mắt, được nuôi dưỡng bởi một hệ thống vi mạch máu dày đặc. Đường huyết cao kéo dài làm các mạch máu này trở nên yếu đi, vi phình mạch và bắt đầu rò rỉ dịch hoặc máu vào trong võng mạc, gây phù hoàng điểm. Đây là nguyên nhân chính gây giảm thị lực ở giai đoạn đầu. Khi bệnh tiến triển nặng hơn (giai đoạn tăng sinh), cơ thể phản ứng bằng cách tạo ra các mạch máu mới yếu ớt, dễ vỡ. Các mạch máu này có thể gây xuất huyết nặng trong mắt, hình thành mô sẹo, và cuối cùng dẫn đến co kéo làm bong võng mạc, gây mất thị lực vĩnh viễn. Bệnh võng mạc ĐTĐ hiện là nguyên nhân hàng đầu gây mù lòa ở người trưởng thành trong độ tuổi lao động tại các nước phát triển .
Tổn thương thận (bệnh thận đái tháo đường): Dẫn đến suy thận giai đoạn cuối
Mỗi quả thận chứa hàng triệu đơn vị lọc máu nhỏ gọi là cầu thận. Các vi mạch máu trong cầu thận có chức năng lọc chất thải ra khỏi máu để tạo thành nước tiểu, đồng thời giữ lại các chất quan trọng như protein. Tình trạng tăng đường huyết và tăng huyết áp (thường đi kèm với ĐTĐ) làm tổn thương các vi mạch này, khiến chúng bị “rò rỉ”. Dấu hiệu sớm nhất của tổn thương thận do ĐTĐ là sự xuất hiện của một lượng nhỏ protein (microalbumin) trong nước tiểu. Theo thời gian, tổn thương ngày càng nặng dẫn tới khả năng lọc của thận suy giảm dần. Điều nguy hiểm là bệnh thường tiến triển âm thầm, không có triệu chứng rõ rệt cho đến khi chức năng thận đã mất đi phần lớn. Nếu không được can thiệp kịp thời, bệnh sẽ tiến triển đến suy thận mạn giai đoạn cuối, buộc bệnh nhân phải phụ thuộc vào các phương pháp điều trị thay thế thận như chạy thận nhân tạo hoặc ghép thận .
Tổn thương thần kinh (bệnh thần kinh đái tháo đường): Cơn đau và sự mất mát cảm giác
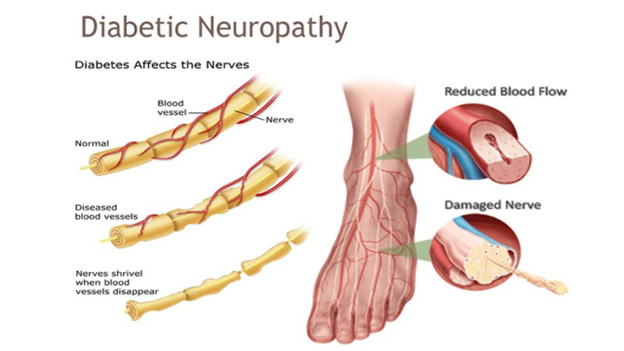
Biến chứng thần kinh đái tháo đường
Các dây thần kinh trong cơ thể cũng được nuôi dưỡng bởi các vi mạch máu. Đường huyết cao làm tổn thương các mạch máu này, dẫn đến thiếu máu và dưỡng chất nuôi các sợi thần kinh, gây ra bệnh thần kinh ĐTĐ. Dạng phổ biến nhất là bệnh thần kinh ngoại biên, ảnh hưởng chủ yếu đến các dây thần kinh dài nhất, đi đến bàn chân và bàn tay.
Triệu chứng của tổn thương thần kinh trên nền bệnh đái tháo đường rất đa dạng: từ cảm giác đau rát như bị bỏng, châm chích hay như kiến bò, đến tình trạng tê bì và nguy hiểm nhất là mất cảm giác. Việc mất cảm giác bảo vệ khiến người bệnh không thể nhận ra các vết thương nhỏ, vết chai hay các vật nhọn đâm vào chân. Những tổn thương này dễ dàng bị bỏ qua, tiến triển thành các vết loét sâu, nhiễm trùng nặng và có nguy cơ dẫn đến hoại tử, buộc phải cắt cụt chi .
Biến chứng trên mạch máu lớn (mạch lớn): Những biến cố đe dọa tính mạng
Tăng đường huyết không chỉ tàn phá các vi mạch mà còn đẩy nhanh quá trình xơ vữa ở các động mạch lớn dẫn đến những biến cố tim mạch nghiêm trọng.
Bệnh tim mạch: Nhồi máu cơ tim và suy tim
Biến chứng tim mạch thường gặp ở người bệnh đái tháo đường
Đái tháo đường được xem là một yếu tố nguy cơ tương đương với bệnh mạch vành. Nó thúc đẩy quá trình xơ vữa động mạch một cách mạnh mẽ, làm các mảng bám cholesterol tích tụ trong lòng các động mạch vành nuôi tim và gây hẹp lòng mạch. Khi một mảng xơ vữa bị nứt vỡ, cục máu đông sẽ hình thành ngay tại vị trí đó gây tắc nghẽn hoàn toàn dòng máu đến nuôi một vùng cơ tim và dẫn đến cơn nhồi máu cơ tim cấp.
Một đặc điểm nguy hiểm ở bệnh nhân ĐTĐ là họ có thể bị “thiếu máu cơ tim thầm lặng” hoặc có các triệu chứng đau ngực không điển hình do tổn thương thần kinh cảm giác. Điều này khiến việc chẩn đoán ra biến chứng và cấp cứu bị chậm trễ. Hơn nữa, ĐTĐ cũng trực tiếp gây tổn thương cơ tim dẫn đến suy tim và gây ra tình trạng tim không đủ sức bơm máu đi nuôi cơ thể .
Bệnh mạch máu não: Đột quỵ (tai biến mạch máu não)
Cơ chế gây đột quỵ ở bệnh nhân ĐTĐ tương tự như ở tim. Quá trình xơ vữa làm hẹp các động mạch cảnh và các động mạch trong não. Một mảng xơ vữa có thể tự nó lớn dần gây tắc nghẽn mạch máu tại chỗ hoặc một phần của mảng vỡ ra tạo thành cục máu đông di chuyển lên não, gây tắc một nhánh mạch máu não nhỏ hơn. Cả hai trường hợp đều dẫn đến đột quỵ nhồi máu não, gây tình trạng một vùng não bị chết đi do không được cung cấp oxy và dưỡng chất. Bệnh nhân ĐTĐ có nguy cơ bị đột quỵ cao gấp 2 – 4 lần so với người không mắc bệnh .
Dinh dưỡng – nền tảng quan trọng nhất để kiểm soát đường huyết, ngăn ngừa biến chứng
Việc kiểm soát chặt chẽ đường huyết, huyết áp và mỡ máu có thể làm giảm đáng kể nguy cơ và làm chậm sự tiến triển của các biến chứng nguy hiểm kể trên. Trong đó, dinh dưỡng đóng vai trò là nền tảng cốt lõi mà người bệnh có thể chủ động kiểm soát mỗi ngày.
Nguyên tắc 1: Kiểm soát carbohydrate thông minh – chìa khóa vàng ổn định đường huyết
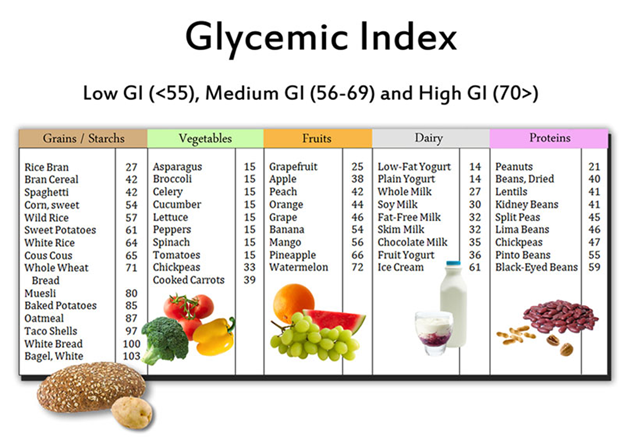
Lựa chọn thực phẩm có chỉ số GI trung bình hoặc thấp cho người đái tháo đường
Trong ba nhóm chất sinh năng lượng bao gồm carbohydrate, protein và lipid thì carbohydrate (carb) là chất ảnh hưởng trực tiếp và mạnh mẽ nhất đến nồng độ đường trong máu sau bữa ăn. Do đó, việc quản lý carb là chiến lược dinh dưỡng quan trọng hàng đầu đối với người bệnh đái tháo đường.
Để quản lý carb hiệu quả trong khẩu phần hằng ngày, người bệnh cần chú ý 3 điểm quan trọng sau:
- Chọn đúng loại: Ưu tiên các loại carb phức hợp, có chỉ số đường huyết (glycemic index – GI) thấp đến trung bình. Các thực phẩm này chứa nhiều chất xơ được tiêu hóa và hấp thu chậm, giúp đường huyết tăng lên một cách từ từ và ổn định. Các lựa chọn tốt bao gồm: gạo lứt, yến mạch nguyên hạt, hạt diêm mạch, khoai lang, các loại đậu (đậu đen, đậu gà, đậu lăng) .
- Hạn chế tối đa: Các loại carb đơn giản và tinh chế vì chúng thường có chỉ số GI cao. Các loại carb này bị hấp thu gần như ngay lập tức và gây tăng vọt đường huyết. Do vậy, trong khẩu phần người bệnh cần tránh các loại như: đường, bánh kẹo, nước ngọt, mật ong, bánh mì trắng, gạo trắng, bún, phở hay mì sợi thông thường.
- Kiểm soát khẩu phần: Ngay cả khi đã lựa chọn loại carb tốt thì người bệnh cũng cần được ăn chúng với lượng vừa phải. Và để kiểm soát được lượng carb người bệnh có thể áp dụng “phương pháp đĩa ăn” như một cách quản lý đơn giản và hiệu quả. Người bệnh cần chia đĩa ăn làm 4 phần, trong đó 1/2 đĩa là rau không chứa tinh bột, 1/4 là protein nạc, và 1/4 cuối cùng là dành cho thực phẩm chứa carb.
Nguyên tắc 2: Sức mạnh của chất xơ – “người gác cổng” làm chậm hấp thu đường
Chất xơ, đặc biệt là chất xơ hòa tan có khả năng hút nước và tạo thành một lớp gel đặc trong ruột. Lớp gel này hoạt động như một “hàng rào” giúp làm chậm quá trình rỗng dạ dày và quá trình hấp thu đường từ ruột vào máu. Kết quả là đỉnh đường huyết sau ăn sẽ thấp hơn và đến chậm hơn. Bên cạnh đó, chất xơ không hòa tan giúp tăng khối lượng phân, thúc đẩy nhu động ruột và duy trì sức khỏe của hệ tiêu hóa.
Do vậy trong khẩu phần ăn hằng ngày người bệnh đái tháo đường cần tăng cường ăn đa dạng các loại rau xanh như bông cải xanh, rau chân vịt, các loại cải và các loại quả mọng ít đường như dâu tây, việt quất, các loại đậu, các loại hạt và ngũ cốc nguyên hạt. Mục tiêu khuyến nghị là tiêu thụ khoảng 14g chất xơ cho mỗi 1000 calo, tương đương khoảng 25-38g chất xơ mỗi ngày .
Nguyên tắc 3: Lựa chọn protein và chất béo lành mạnh – xây dựng cơ bắp và bảo vệ tim mạch

Lựa chọn protein và chất béo tốt giúp ổn định đường huyết ở người đái tháo đường
Protein giúp tăng cảm giác no lâu, làm chậm quá trình hấp thu của bữa ăn và giúp ổn định đường huyết. Chất béo lành mạnh, đặc biệt là chất béo không bão hòa đơn và đa có vai trò quan trọng trong việc giảm viêm, cải thiện độ nhạy insulin và bảo vệ sức khỏe tim mạch – một trong những mục tiêu quan trọng nhất trong quản lý ĐTĐ.
Bởi vậy, một số lời khuyên về lựa chọn thực phẩm giàu đạm và chất béo tốt cho người đái tháo đường như sau:
- Protein nạc: Ưu tiên cá (đặc biệt là cá béo), thịt gia cầm bỏ da, trứng, đậu phụ, các sản phẩm từ đậu nành.
- Chất béo tốt: Tăng cường Omega-3 từ cá hồi, cá trích, cá mòi và sử dụng chất béo không bão hòa đơn từ dầu olive nguyên chất, quả bơ hay các loại hạt (hạnh nhân, óc chó).
- Tránh xa: Chất béo bão hòa có trong mỡ động vật, da gia cầm, đồ ăn chiên rán kỹ và tuyệt đối tránh chất béo chuyển hóa (trans fat) thường có trong bánh quy công nghiệp, đồ ăn nhanh hay bơ thực vật dạng thỏi.
Nguyên tắc 4: Chú ý đến muối và natri – giảm gánh nặng cho thận và huyết áp
Tăng huyết áp là một biến chứng nguy hiểm của đái tháo đường. Chế độ ăn nhiều muối (natri) là nguyên nhân hàng đầu gây tăng huyết áp, tạo thêm áp lực lên thành mạch, tim và đặc biệt là các vi mạch mong manh ở thận cũng như đẩy nhanh quá trình tiến triển đến suy thận.
Do vậy người bệnh đái tháo đường cần đặc biệt lưu ý nên hạn chế tiêu thụ natri dưới 2.300 mg/ngày (tương đương một muỗng cà phê muối). Đồng thời, người bệnh cần tạo thói quen đọc nhãn thực phẩm cũng như hạn chế tối đa thực phẩm chế biến sẵn, đồ hộp, các loại mắm và dưa muối. Không quên tập thói quen nêm nếm nhạt, sử dụng các loại gia vị thảo mộc tự nhiên để tăng hương vị cho món ăn cũng là 1 lời khuyên hữu ích cho người bệnh.
Đối với nhiều người bệnh, việc tuân thủ nghiêm ngặt một chế độ ăn lý tưởng có thể gặp nhiều thách thức. Trong những trường hợp này, các giải pháp Dinh dưỡng Y học chuyên biệt đóng vai trò là một công cụ hỗ trợ quan trọng, giúp lấp đầy khoảng trống dinh dưỡng và quản lý bệnh hiệu quả hơn.
Được nghiên cứu và phát triển bởi Nutricare và Viện Dinh dưỡng Y học Nutricare Hoa Kỳ (NMNI-USA), Glucare Gold là một giải pháp dinh dưỡng khoa học đáp ứng các nhu cầu dưỡng chất của người bệnh đái tháo đường. Hệ bột đường hấp thu chậm trong Glucare Gold hỗ trợ cân bằng đường huyết, đã được chứng minh lâm sàng có chỉ số GI thấp dành cho người đái tháo đường, theo khuyến nghị của Tổ chức Y tế thế giới (WHO).
Sản phẩm cung cấp chất béo Omega 3,6,9 cùng hệ Antioxidants hỗ trợ giảm các biến chứng lên tim mạch, phòng ngừa đột quỵ. Công thức bổ sung 56 dưỡng chất gồm đạm thực vật và đạm whey từ Mỹ hỗ trợ bù đắp sự thiếu hụt dinh dưỡng, tăng cường sức đề kháng và hỗ trợ phục hồi sức khỏe, giảm cảm giác mệt mỏi thường gặp ở người bệnh. Bên cạnh đó, Glucare Gold còn bổ sung Lactium đã được chứng minh lâm sàng giúp ngủ ngon cùng chất xơ hòa tan FOS hỗ trợ hệ tiêu hóa khỏe mạnh. Glucare Gold chính là lựa chọn dinh dưỡng phù hợp, hỗ trợ,người bệnh đái tháo đường ổn định đường huyết, tăng cường sức khỏe và an tâm vui sống.
3 yếu tố quan trọng khác không thể thiếu để sống khỏe cùng đái tháo đường

Vận động thể chất giúp cải thiện sức khỏe của người đái tháo đường
Dinh dưỡng là nền tảng quan trọng, nhưng để xây dựng một “pháo đài” vững chắc chống lại biến chứng, người bệnh đái tháo đường cần có sự kết hợp của 3 yếu tố sau:
- Vận động thể chất đều đặn: Vận động giúp các tế bào cơ bắp sử dụng glucose hiệu quả hơn, từ đó làm tăng độ nhạy của cơ thể với insulin. Mục tiêu vận động của người bệnh đái tháo đường là ít nhất 150 phút vận động cường độ trung bình (như đi bộ nhanh, đạp xe) mỗi tuần và chia ra ít nhất 3 ngày trên tuần .
- Tuân thủ điều trị của bác sĩ: Thuốc điều trị ĐTĐ là công cụ không thể thiếu để đưa đường huyết về mục tiêu. Việc uống thuốc đúng giờ, đủ liều, không tự ý ngưng thuốc là cực kỳ quan trọng.
- Khám sức khỏe và tầm soát biến chứng định kỳ: “Phát hiện sớm, can thiệp sớm” là chìa khóa vàng trong quản lý sức khỏe của người bệnh. Do vậy, cần tuân thủ lịch khám định kỳ để bác sĩ kiểm tra chỉ số HbA1c, huyết áp, mỡ máu và thực hiện các tầm soát chuyên sâu hơn như soi đáy mắt, xét nghiệm microalbumin niệu hay khám bàn chân để phát hiện sớm nhất những dấu hiệu tổn thương .
Kết luận
Các biến chứng nguy hiểm của đái tháo đường không phải là điều tất yếu xảy ra ở người bệnh. Chúng là hệ quả của quá trình tổn thương do đường huyết cao, và hoàn toàn có thể được phòng ngừa hoặc làm chậm lại bằng cách kiểm soát tốt đường huyết, huyết áp và mỡ máu. Trong đó, dinh dưỡng chính là nền tảng mạnh mẽ nhất mà bạn có thể chủ động kiểm soát mỗi ngày. Nền tảng này được xây dựng từ những bữa ăn cân bằng, giàu chất xơ và chất béo lành mạnh. Đây không chỉ là một lựa chọn thông minh mà còn là một cơ chế tác động trực tiếp giúp ổn định đường huyết, đồng thời bảo vệ các cơ quan trọng yếu như tim, thận và mắt.

Dinh dưỡng hỗ trợ ngăn ngừa biến chứng của đái tháo đường
Vì vậy, việc biến kiến thức thành hành động: kết hợp chế độ ăn khoa học, vận động đều đặn và tuân thủ chặt chẽ phác đồ của bác sĩ chính là kim chỉ nam trong quản lý sức khỏe cho người tiểu đường. Bạn hoàn toàn có đủ sức mạnh để kiểm soát và viết nên một câu chuyện sức khỏe tích cực cho chính mình.
TÀI LIỆU THAM KHẢO:
|
(Huế Phạm)
