 Tiếng Việt
Tiếng ViệtKháng insulin: Cơ chế, dấu hiệu và dinh dưỡng phòng ngừa
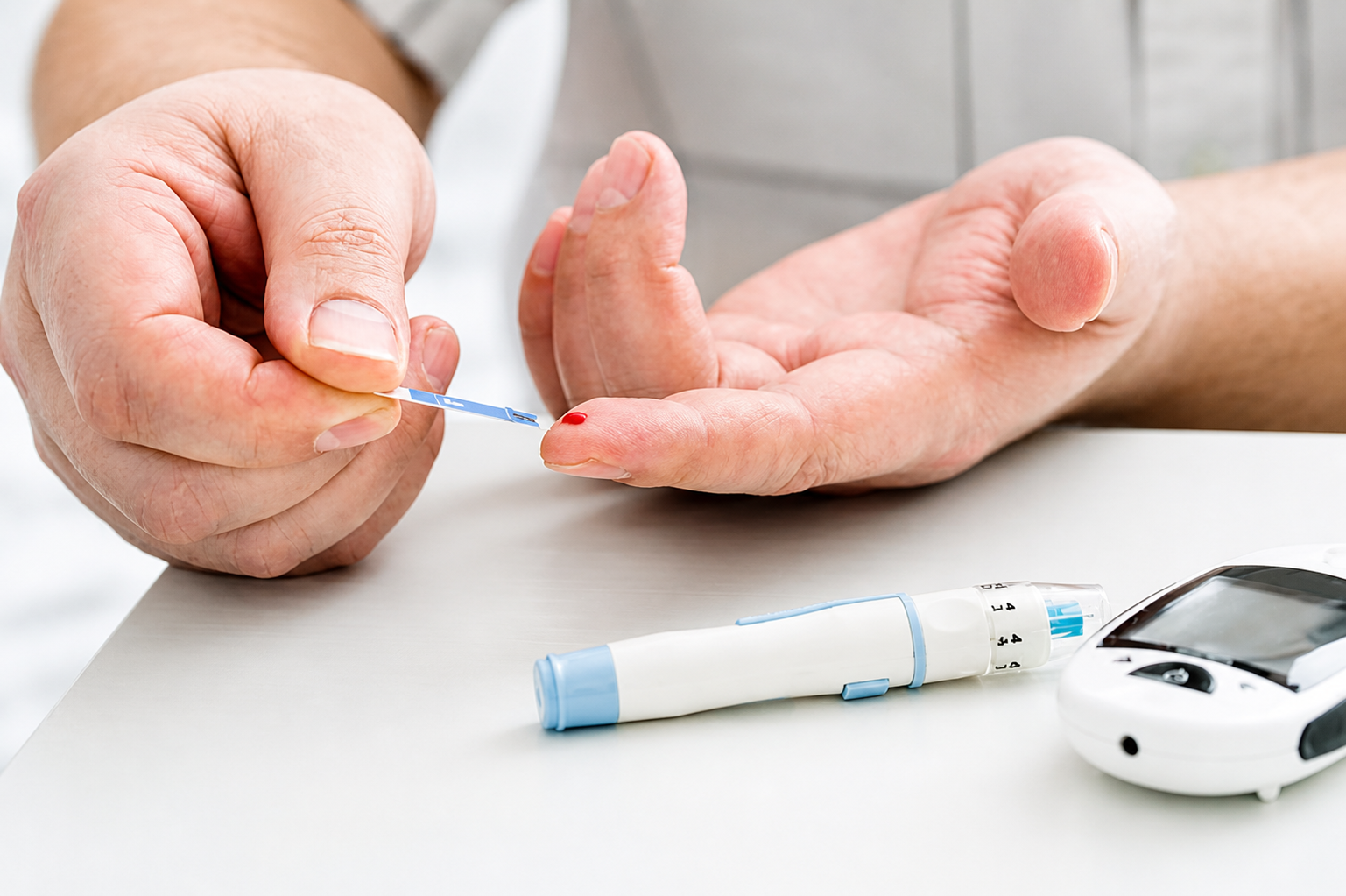
Kháng insulin là yếu tố trung tâm trong cơ chế bệnh sinh của rối loạn chuyển hóa và tiểu đường tuýp 2
Kháng insulin là một rối loạn sinh lý phức tạp, đóng vai trò trung tâm trong sự khởi phát của hội chứng chuyển hóa và bệnh tiểu đường tuýp 2. Theo số liệu từ Liên đoàn Đái tháo đường Thế giới (IDF), Việt Nam là quốc gia có tỷ lệ gia tăng bệnh nhân tiểu đường thuộc nhóm nhanh nhất toàn cầu, với hơn 55% ca bệnh chưa được chẩn đoán trong cộng đồng. Tình trạng kháng insulin thường diễn tiến âm thầm trong nhiều năm trước khi nồng độ glucose huyết vượt ngưỡng lâm sàng. Thấu hiểu cơ chế phân tử và các dấu hiệu nhận biết sớm là cơ sở khoa học cốt lõi để thiết lập các can thiệp dinh dưỡng nhằm khôi phục độ nhạy insulin và ngăn ngừa các biến cố mãn tính.
Kháng Insulin là gì? Nguyên nhân và yếu tố nguy cơ
Hiểu về bản chất sinh học và các tác nhân thúc đẩy kháng insulin là nền tảng để xây dựng lộ trình can thiệp chuyển hóa cá nhân hóa.
Bản chất sinh học của tình trạng kháng Insulin
Kháng insulin được định nghĩa là trạng thái rối loạn sinh lý khi các mô đích (chủ yếu là cơ bắp, mỡ và gan) suy giảm khả năng đáp ứng với nồng độ insulin bình thường trong tuần hoàn.
Trong điều kiện sinh lý, insulin gắn vào các thụ thể đặc hiệu trên màng tế bào để kích hoạt quá trình vận chuyển glucose từ máu vào nội bào. Khi tình trạng kháng insulin xảy ra, các dòng thác tín hiệu nội bào bị gián đoạn, ngăn cản protein vận chuyển glucose (GLUT4) di chuyển lên bề mặt tế bào. Hệ quả là nồng độ glucose trong máu tăng cao, trong khi tế bào lại rơi vào tình trạng thiếu hụt năng lượng. Để bù đắp, tuyến tụy buộc phải tăng cường bài tiết insulin để duy trì hằng định nội môi đường huyết. Giai đoạn tăng insulin máu bù đắp này có thể kéo dài nhiều năm trước khi tiến triển thành tiền tiểu đường và tiểu đường tuýp 2 chính thức.
Nguyên nhân dẫn đến suy giảm độ nhạy Insulin

Tích tụ lipid ngoài mô mỡ là nguyên nhân hàng đầu gây kháng insulin
Nguyên nhân gốc rễ của kháng insulin thường xuất phát từ sự tương tác phức tạp giữa rối loạn chuyển hóa lipid và các phản ứng viêm hệ thống.
- Tích tụ lipid ngoài mô mỡ (Lipotoxicity): Khi mô mỡ bão hòa khả năng dự trữ, các axit béo tự do (FFA) bắt đầu tích tụ bất thường tại gan và cơ bắp. Sự hiện diện của các chất chuyển hóa lipid này (như diacylglycerol) làm ức chế trực tiếp con đường tín hiệu của thụ thể insulin, gây ra tình trạng kháng insulin tại chỗ.
- Phản ứng viêm mãn tính: Các tế bào mỡ (đặc biệt là mỡ nội tạng) hoạt động như một cơ quan nội tiết, giải phóng các cytokine gây viêm như TNF-alpha và IL-6. Những hoạt chất này kích hoạt các enzyme gây nhiễu loạn tín hiệu insulin nội bào, làm trầm trọng thêm tình trạng đề kháng của mô.
- Rối loạn chức năng ty thể: Sự dư thừa năng lượng kéo dài gây áp lực lên ty thể, dẫn đến việc sản sinh quá mức các gốc tự do. Quá trình stress oxy hóa này trực tiếp phá hủy khả năng chuyển hóa glucose dưới tác động của insulin.
Các yếu tố nguy cơ thúc đẩy quá trình kháng Insulin
Yếu tố nguy cơ bao gồm các đặc điểm sinh học không thể thay đổi và các hành vi lối sống có thể điều chỉnh được.
- Béo phì: Đây là yếu tố nguy cơ hàng đầu. Mỡ nội tạng có hoạt tính chuyển hóa mạnh và liên quan mật thiết đến việc giải phóng các axit béo tự do trực tiếp vào tĩnh mạch cửa, gây kháng insulin tại gan.
- Lối sống ít vận động: Việc thiếu hụt hoạt động thể chất làm giảm mật độ và hiệu suất của các kênh vận chuyển glucose trên cơ bắp, khiến cơ thể cần nồng độ insulin cao hơn để xử lý cùng một lượng đường huyết.
- Chế độ ăn dư thừa carbohydrate tinh chế: Tiêu thụ quá nhiều đường và tinh bột nhanh gây ra các đỉnh insulin liên tục trong máu. Theo thời gian, việc tiếp xúc với nồng độ insulin cao liên tục khiến các thụ thể của tế bào bị “trơ” và giảm độ nhạy.

Chế độ ăn dư thừa carbohydrate tinh chế gây ra tình trạng kháng insulin
- Di truyền và lão hóa: Tiền sử gia đình có người mắc tiểu đường và quá trình lão hóa tự nhiên (làm giảm khối lượng cơ bắp) cũng là những yếu tố nguy cơ quan trọng làm suy giảm khả năng quản lý đường huyết của cơ thể.
Dấu hiệu nhận biết sớm tình trạng kháng insulin
Việc nhận diện sớm kháng insulin giúp can thiệp kịp thời trước khi tiến triển thành bệnh lý tiểu đường tuýp 2.
Các chỉ số nhân trắc học và dấu hiệu thực thể
- Béo phì trung tâm: Sự gia tăng khối lượng mỡ nội tạng là bằng chứng lâm sàng điển hình cho sự đề kháng insulin. Mỡ nội tạng giải phóng các axit béo tự do và các cytokine gây viêm, trực tiếp làm giảm độ nhạy insulin tại gan và cơ bắp.
- Bệnh gai đen (Acanthosis Nigricans): Tình trạng tăng sắc tố da tại các vùng nếp gấp (cổ, nách) là hệ quả của nồng độ insulin cao kích thích sự tăng sinh tế bào sừng và tế bào sợi trên da³.
- Các triệu chứng lâm sàng điển hình: Kháng insulin thường biểu hiện qua cảm giác mệt mỏi kéo dài và suy giảm khả năng tập trung do tế bào thiếu hụt năng lượng glucose. Đi kèm với đó là tình trạng đói liên tục và thèm carbohydrate tinh chế do nồng độ insulin máu cao gây hạ đường huyết phản ứng. Ngoài ra, các chỉ số như tăng huyết áp, tăng chu vi vòng eo (>90cm ở nam và >80cm ở nữ)… là những dấu hiệu chỉ báo quan trọng cho rối loạn này.
Các thông số xét nghiệm cận lâm sàng
- Chỉ số HOMA-IR: Đây là một trong những thông số cận lâm sàng quan trọng nhất để xác định mức độ nhạy insulin của cơ thể. Chỉ số này được tính toán dựa trên mối tương quan giữa nồng độ Glucose và nồng độ Insulin trong máu tại thời điểm nhịn đói ít nhất 8 giờ. Ý nghĩa cốt lõi của HOMA-IR nằm ở việc phát hiện kháng insulin ngay cả khi mức đường huyết của đối tượng vẫn đang ở ngưỡng bình thường. Điều này xảy ra do cơ thể đang ở giai đoạn “bù đắp”: tuyến tụy phải nỗ lực bài tiết một lượng insulin cao gấp nhiều lần mức bình thường để giữ cho đường huyết ổn định. Nếu chỉ xét nghiệm đường huyết, chúng ta có thể bỏ sót rối loạn này; nhưng thông qua HOMA-IR, tình trạng kháng insulin sẽ được nhận diện sớm, giúp ngăn chặn tiến triển thành bệnh lý tiểu đường tuýp 2 chính thức
- Rối loạn lipid máu: Kháng insulin không chỉ gây rối loạn chuyển hóa đường mà còn tác động trực tiếp đến cách gan xử lý chất béo, tạo nên một tổ hợp rối loạn mỡ máu điển hình.
- Nồng độ Triglyceride tăng cao: Khi các tế bào cơ và mỡ kháng lại insulin, chúng sẽ giải phóng một lượng lớn axit béo tự do về gan. Tại đây, gan tổng hợp chúng thành triglyceride và đẩy vào máu, dẫn đến tình trạng dư thừa chất béo trung tính.
- Nồng độ HDL-Cholesterol thấp: Insulin đóng vai trò điều hòa nồng độ HDL (loại cholesterol có nhiệm vụ thu gom mỡ thừa từ mạch máu về gan). Trong trạng thái kháng insulin, quá trình chuyển hóa các hạt vận chuyển lipid bị thay đổi, khiến nồng độ HDL-C sụt giảm đáng kể
Sự kết hợp giữa Triglyceride cao và HDL-C thấp được coi là “dấu vân tay” sinh học của tình trạng kháng insulin, đồng thời là tác nhân chính gây ra các mảng xơ vữa động mạch và các biến cố tim mạch nguy hiểm.
Ảnh hưởng của kháng insulin tới sức khỏe
Kháng insulin không đơn thuần là một rối loạn đường huyết khu trú mà là nền tảng bệnh sinh thúc đẩy sự hình thành của nhiều hội chứng bệnh lý đa cơ quan phức tạp.
Sự tiến triển đến tiểu đường tuýp 2
Trong giai đoạn đầu của kháng insulin, các tế bào beta tại tuyến tụy vẫn có khả năng tăng tiết hormone để bù đắp sự thiếu hụt đáp ứng của mô đích, giúp duy trì mức đường huyết trong ngưỡng sinh lý. Tuy nhiên, tình trạng tăng insulin máu kéo dài dần gây ra hiện tượng stress lưới nội chất và stress oxy hóa tại tuyến tụy. Khi khả năng bù đắp suy kiệt, tế bào beta bắt đầu bị thoái hóa và chết theo chương trình. Sự mất kiểm soát nồng độ glucose huyết xảy ra đồng thời với việc tuyến tụy không còn khả năng bài tiết đủ insulin, dẫn đến sự khởi phát chính thức của bệnh tiểu đường tuýp 2 và các biến chứng mạch máu liên quan.
Rối loạn chuyển hóa lipid tại gan và bệnh gan nhiễm mỡ
Gan là cơ quan trọng yếu chịu tác động của kháng insulin thông qua hai cơ chế đồng thời. Thứ nhất, tình trạng kháng insulin tại mô mỡ thúc đẩy quá trình thủy phân lipid, giải phóng một lượng lớn axit béo tự do đổ về gan qua tĩnh mạch cửa. Thứ hai, tại gan, dù có sự đề kháng với tác động chuyển hóa glucose nhưng insulin nồng độ cao lại kích thích mạnh mẽ quá trình tân tạo lipid. Sự kết hợp giữa nguồn axit béo dư thừa từ bên ngoài và quá trình tự tổng hợp mỡ nội bào dẫn đến tích tụ triglyceride trong tế bào gan. Đây là nguồn gốc của bệnh gan nhiễm mỡ không do rượu, có thể tiến triển thành viêm gan, xơ gan và ung thư biểu mô tế bào gan.
Tác động lên hệ thống nội tiết sinh sản và hội chứng buồng trứng đa nang PCOS
Ở phụ nữ, kháng insulin có mối liên hệ mật thiết với hội chứng buồng trứng đa nang (PCOS). Nồng độ insulin trong tuần hoàn cao tác động trực tiếp lên các tế bào vỏ của buồng trứng, hiệp đồng với hormone LH để kích thích sản sinh quá mức androgen (hormone nam giới). Đồng thời, nồng độ insulin cao tại gan làm giảm sản xuất globulin gắn kết hormone sinh dục, dẫn đến tăng nồng độ testosterone tự do trong máu. Sự mất cân bằng nội tiết này gây ra các rối loạn rụng trứng, kinh nguyệt không đều, mụn trứng cá, rậm lông và ảnh hưởng trực tiếp đến khả năng sinh sản của phụ nữ.
Hệ lụy đối với hệ tim mạch và nguy cơ đột quỵ
Kháng insulin có thể gây gánh nặng lên tim mạch và tăng nguy cơ đột quỵ
Kháng insulin là tác nhân trực tiếp gây tổn thương hệ thống mạch máu thông qua nhiều con đường sinh hóa khác nhau:
- Rối loạn chức năng nội mô: Nồng độ Insulin cao làm suy giảm khả năng sản sinh nitric oxide (NO) – một hoạt chất giúp giãn mạch tự nhiên. Khi thiếu NO, mạch máu trở nên co thắt, xơ cứng, làm tăng áp lực lên hệ tuần hoàn và gây ra cao huyết áp mãn tính.
- Thúc đẩy xơ vữa động mạch: Kháng insulin tạo ra môi trường viêm mãn tính mức độ thấp và tình trạng stress oxy hóa, làm biến tính các hạt LDL-Cholesterol, khiến chúng dễ dàng xâm nhập vào thành mạch, hình thành mảng xơ vữa.
- Trạng thái tiền huyết khối: Rối loạn này làm gia tăng nồng độ chất ức chế hoạt hóa plasminogen-1 (PAI-1), một yếu tố ngăn cản quá trình tan cục máu đông. Sự kết hợp giữa lòng mạch hẹp do xơ vữa và máu dễ vón cục làm tăng nguy cơ nhồi máu cơ tim và đột quỵ não lên gấp nhiều lần so với người có độ nhạy insulin bình thường.
Chiến lược dinh dưỡng giúp cải thiện tình trạng kháng insulin
Việc cá nhân hóa chế độ dinh dưỡng không chỉ nhằm mục đích kiểm soát cân nặng mà cốt lõi là để tái thiết lập hằng định nội môi glucose và khôi phục khả năng đáp ứng của các thụ thể insulin trên màng tế bào.
Kiểm soát tải lượng đường huyết (Glycemic Load)
Khác với chỉ số đường huyết (GI) đơn thuần, tải lượng đường huyết (GL) phản ánh chính xác tác động của tổng lượng carbohydrate trong một khẩu phần ăn lên nồng độ glucose máu. Chiến lược ưu tiên là thay thế các loại carbohydrate tinh chế, có cấu trúc phân tử đơn giản bằng các carbohydrate phức hợp (như ngũ cốc nguyên hạt, các loại đậu, rau củ giàu tinh bột kháng). Các thực phẩm này có tốc độ phân giải thành glucose chậm, giúp duy trì nồng độ đường huyết ở mức ổn định và kéo dài. Hệ quả trực tiếp của việc giảm các “đỉnh” đường huyết sau ăn là giảm bớt áp lực bài tiết lên tế bào beta tuyến tụy, từ đó cho phép nồng độ insulin nền trong máu hạ thấp, tạo điều kiện cho các thụ thể insulin phục hồi độ nhạy.
Tối ưu hóa chất xơ hòa tan

Bổ sung chất xơ hòa tan giúp giảm nguy cơ kháng insulin
Chất xơ hòa tan (như pectin, beta-glucan và inulin) đóng vai trò là một tác nhân điều hòa chuyển hóa thông qua cơ chế vật lý và sinh hóa tại hệ tiêu hóa. Khi tiếp xúc với dịch vị, chất xơ hòa tan hình thành cấu trúc dạng gel có độ nhớt cao trong lòng ruột. Lớp gel này bao bọc các phân tử tinh bột, làm chậm quá trình làm rỗng dạ dày và trì hoãn sự tiếp xúc giữa enzyme tiêu hóa với thức ăn. Kết quả là quá trình hấp thụ glucose vào máu diễn ra từ từ, ngăn chặn tình trạng tăng đường huyết đột ngột sau bữa ăn. Hơn nữa, việc lên men chất xơ hòa tan tại đại tràng sản sinh ra các axit béo chuỗi ngắn (SCFAs). Các hoạt chất này đã được chứng minh là có khả năng cải thiện trực tiếp tín hiệu insulin tại gan và mô cơ.
Thứ tự nạp thực phẩm
Thứ tự tiêu thụ các nhóm chất dinh dưỡng trong cùng một bữa ăn có tác động đáng kể đến đáp ứng nội tiết của cơ thể. Việc tiêu thụ nhóm chất xơ và protein, chất béo trước khi nạp carbohydrate là một can thiệp lâm sàng hiệu quả. Cơ chế này dựa trên việc kích thích bài tiết các hormone Incretin từ tế bào nội tiết ruột, điển hình là GLP-1 (Glucagon-like peptide-1). GLP-1 có tác dụng làm chậm quá trình làm rỗng dạ dày và ức chế tiết glucagon, đồng thời chuẩn bị cho tuyến tụy phản ứng một cách hiệu quả hơn với lượng glucose sắp hấp thụ. Các nghiên cứu lâm sàng ghi nhận rằng, chỉ bằng cách thay đổi thứ tự ăn, nồng độ glucose đỉnh sau bữa ăn có thể giảm tới 30-50% và nồng độ insulin tương ứng cũng giảm đáng kể, giúp bảo vệ chức năng tuyến tụy bền vững.
Dựa trên các mục tiêu can thiệp nhằm khôi phục độ nhạy insulin, thực phẩm bổ sung Glucare Gold (gọi chung là “Glucare Gold”) được nghiên cứu và phát triển bởi Nutricare cùng Viện Dinh dưỡng Y học Nutricare Hoa Kỳ (NMNI-USA), là giải pháp dinh dưỡng phù hợp cho người đang gặp phải tình trạng kháng insulin.
Điểm cốt lõi của Glucare Gold là ứng dụng hệ bột đường hấp thu chậm tiên tiến, kết hợp giữa Isomaltulose và Erythritol có chỉ số đường huyết thấp đã được chứng minh lâm sàng. Cơ chế này trực tiếp giải quyết bài toán về tải lượng đường huyết (Glycemic Load), giúp năng lượng được giải phóng từ từ vào tuần hoàn. Bên cạnh đó, để tối ưu chuyển hóa, công thức Glucare Gold được làm giàu với hệ chất xơ hòa tan (FOS/Inulin). Thành phần này đóng vai trò là “thức ăn” (prebiotic) nuôi dưỡng hệ vi sinh vật đường ruột, thúc đẩy sản sinh các axit béo chuỗi ngắn giúp cải thiện tín hiệu insulin từ cấp độ tế bào. Đặc biệt với 56 dưỡng chất thiết yếu, cùng nguồn đạm chất lượng cao (đạm Whey và đạm thực vật), Glucare Gold không chỉ hỗ trợ kiểm soát đường huyết ổn định mà còn bồi bổ sức khỏe và nâng cao chất lượng cuộc sống cho người có tình trạng kháng insulin hoặc đái tháo đường.
Kết luận
Kháng insulin là một tình trạng rối loạn chuyển hóa có thể đảo ngược được nếu có sự can thiệp khoa học và kịp thời. Việc chuyển đổi mô hình dinh dưỡng sang ưu tiên các thực phẩm có chỉ số đường huyết thấp, kết hợp với các kỹ thuật như nhịn ăn gián đoạn và vận động kháng lực, đóng vai trò quyết định trong việc khôi phục độ nhạy insulin. Một chiến lược quản lý sức khỏe dựa trên nền tảng y học chuyển hóa không chỉ giúp ngăn ngừa tiểu đường mà còn là chìa khóa để bảo vệ hệ thống tim mạch và duy trì sự cân bằng nội tiết lâu dài.
Tài liệu tham khảo:
|
