 Tiếng Việt
Tiếng ViệtLồng ruột ở trẻ em: Cơ chế, dấu hiệu và giải pháp dinh dưỡng phục hồi hệ tiêu hóa
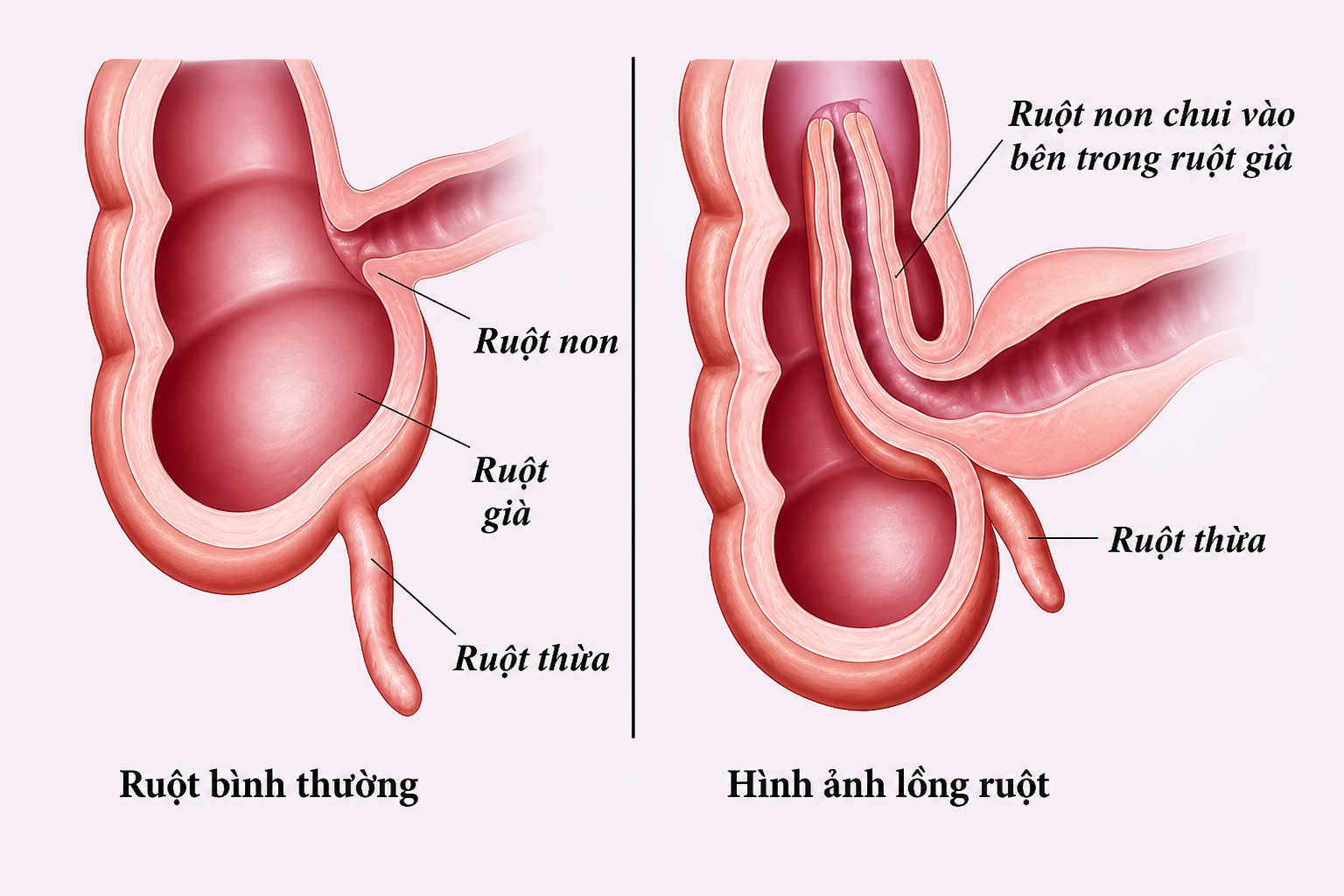
Mô phỏng hình ảnh lồng ruột
Lồng ruột là một cấp cứu ngoại khoa đường tiêu hóa phổ biến nhất ở trẻ em, đặc biệt ở lứa tuổi nhũ nhi từ 4 đến 9 tháng tuổi. Đây là tình trạng một đoạn ruột di chuyển và chui vào lòng của đoạn ruột kế cận, gây ra sự tắc nghẽn cơ học và rối loạn tuần hoàn máu nghiêm trọng. Nếu không được can thiệp trong “thời gian vàng”, đoạn ruột bị lồng sẽ nhanh chóng dẫn đến hoại tử và viêm phúc mạc. Việc thấu hiểu cơ chế bệnh sinh và các triệu chứng lâm sàng điển hình là yếu tố quyết định giúp phụ huynh phối hợp với bác sĩ để “cứu sống” đoạn ruột của trẻ và thiết lập lộ trình phục hồi dinh dưỡng tối ưu sau điều trị.
Cơ chế bệnh sinh của lồng ruột ở trẻ em
Lồng ruột không chỉ đơn thuần là sự sai lệch về vị trí giải phẫu, mà còn là một chuỗi hệ lụy sinh lý bệnh phức tạp liên quan đến mạch máu và niêm mạc.
Sự mất cân bằng nhu động và hiện tượng lồng ống
Vị trí thường gặp nhất của lồng ruột là vùng hồi – manh tràng, nơi ruột non tiếp giáp với ruột già. Do sự chênh lệch về kích thước lòng ruột và áp lực nhu động không đồng nhất giữa hai đoạn, đoạn hồi tràng (ruột non) dễ dàng chui lọt vào lòng manh tràng (ruột già). Khi đoạn ruột này di chuyển vào bên trong, nó kéo theo cả mạc treo – cấu trúc chứa hệ thống mạch máu và thần kinh nuôi dưỡng ruột. Sự hiện diện của khối lồng gồm nhiều lớp thành ruột chồng lên nhau tạo ra một rào cản cơ học, gây tắc nghẽn hoàn toàn đường lưu thông của thức ăn, dịch tiêu hóa và khí trong lòng ruột.
Rối loạn tuần hoàn máu và nguy cơ hoại tử
Ngay khi hiện tượng lồng xảy ra, các mạch máu mạc treo bị chèn ép dữ dội trong khối lồng hẹp. Trình tự rối loạn bắt đầu từ hệ thống tĩnh mạch: sự tắc nghẽn tĩnh mạch khiến máu không thể trở về tuần hoàn trung tâm, dẫn đến tình trạng ứ máu tĩnh mạch và phù nề nội mô niêm mạc ruột. Sự phù nề này làm gia tăng áp lực bên trong khối lồng, tiếp tục dẫn đến tắc nghẽn các động mạch nuôi ruột. Khi dòng máu động mạch bị gián đoạn, tình trạng thiếu máu cục bộ (Ischemia) xảy ra nhanh chóng, khiến các tế bào niêm mạc ruột chết dần và hoại tử chỉ sau vài giờ đồng hồ nếu không được tháo lồng kịp thời.
Vai trò của hệ bạch huyết và yếu tố siêu vi
Ở trẻ nhỏ, các tổ chức bạch huyết trên thành ruột, cụ thể là các mảng peyer, phát triển rất mạnh mẽ. Sau một đợt nhiễm siêu vi đường hô hấp hoặc tiêu hóa (như Adenovirus), các mảng peyer này thường bị sưng viêm và phì đại (hypertrophy). Sự gia tăng kích thước của các tổ chức này tạo thành một “điểm mồi” cơ học, khiến các cơn sóng nhu động ruột dễ dàng cuốn đoạn ruột có hạch phì đại này chui vào đoạn ruột kế tiếp. Đây là lý giải khoa học về việc tần suất lồng ruột thường tăng cao sau các đợt sốt hoặc viêm đường hô hấp cấp ở trẻ.
3 dấu hiệu điển hình của lồng ruột ở trẻ em
Việc nhận diện sớm các dấu hiệu lâm sàng là chìa khóa để thực hiện kỹ thuật tháo lồng bằng hơi, tránh cho trẻ phải trải qua một cuộc đại phẫu cắt bỏ đoạn ruột.
Cơn đau bụng kịch phát và diễn tiến theo chu kỳ
Cơn đau bụng kéo dài 5 – 15 phút là dấu hiệu điển hình của lồng ruột ở trẻ
Triệu chứng khởi phát thường là những cơn đau bụng đột ngột ở một đứa trẻ đang hoàn toàn khỏe mạnh. Trẻ có biểu hiện khóc thét dữ dội, co hai chân về phía bụng, da mặt tái nhợt do cường độ đau quá lớn. Đặc điểm đặc trưng nhất của lồng ruột là tính chất chu kỳ: cơn đau kéo dài khoảng 5-15 phút, sau đó trẻ tạm yên lặng, có thể chơi đùa hoặc ngủ thiếp đi vì kiệt sức trước khi cơn đau tiếp theo quay trở lại. Chu kỳ đau này tương ứng với các đợt sóng nhu động ruột cố gắng đẩy khối lồng tiến sâu hơn hoặc nỗ lực tự tháo rời khối lồng nhưng không thành công.
Triệu chứng nôn mửa và trạng thái lờ đờ
Đi kèm với cơn đau bụng, trẻ thường xuất hiện triệu chứng nôn vọt. Trong giai đoạn đầu, trẻ nôn ra thức ăn vừa nạp vào, nhưng khi tình trạng tắc nghẽn tiến triển, trẻ sẽ nôn ra dịch xanh hoặc vàng (dịch mật). Giữa các cơn đau, trạng thái thần kinh của trẻ thay đổi rõ rệt: trẻ trở nên lờ đờ, mệt mỏi hoặc li bì. Đây là dấu hiệu của tình trạng mất nước và sự bắt đầu hấp thu các độc tố từ đoạn ruột bị nghẹt vào hệ tuần hoàn, báo hiệu tình trạng nhiễm độc sớm.
Dấu hiệu phân nhầy máu
Đây là dấu hiệu lâm sàng muộn nhưng mang tính khẳng định cao đối với chẩn đoán lồng ruột. Khi niêm mạc ruột bị phù nề nặng và thiếu máu cục bộ kéo dài, các tế bào biểu mô bắt đầu bong tróc và xuất huyết vào lòng ruột. Máu hòa lẫn với chất nhầy do ruột tăng tiết tạo thành loại phân có đặc điểm đỏ sẫm và đặc như thạch hoa hồng. Khi xuất hiện dấu hiệu này, niêm mạc ruột đã bị tổn thương nghiêm trọng, đòi hỏi can thiệp cấp cứu ngoại khoa ngay lập tức để ngăn ngừa viêm phúc mạc.
Giải pháp phục hồi hệ tiêu hóa sau tháo lồng
Sau khi tháo lồng thành công (bằng hơi hoặc phẫu thuật), hệ tiêu hóa của trẻ rơi vào trạng thái cực kỳ nhạy cảm và cần một lộ trình dinh dưỡng chuyên biệt để phục hồi chức năng.
Tái thiết lập hàng rào niêm mạc và nhung mao
Sau khi khối lồng được tháo gỡ, đoạn ruột bị thương tổn không thể ngay lập tức trở lại trạng thái bình thường. Dưới góc độ sinh lý học, đây là giai đoạn “tưới máu lại”, khiến đoạn ruột này bị sưng nề, sung huyết và phù nề nội mô nghiêm trọng. Các nhung mao ruột – vốn là những “cánh tay” siêu nhỏ đảm nhận nhiệm vụ hấp thụ dinh dưỡng – thường bị bào mòn hoặc đứt gãy do tình trạng thiếu oxy kéo dài trước đó. Hệ quả là diện tích hấp thu của ruột bị thu hẹp đáng kể, đồng thời “nhà máy” sản xuất các enzyme tiêu hóa (đặc biệt là enzyme lactase nằm trên đỉnh nhung mao) bị đình trệ hoạt động.

Dinh dưỡng cho trẻ sau lồng ruột ưu tiên mềm – lỏng – dễ tiêu hóa
Trong giai đoạn nhạy cảm này, nếu phụ huynh cho trẻ ăn quá sớm hoặc nạp quá nhiều thực phẩm chứa đường lactose, tinh bột khó tiêu hay đạm động vật phức tạp, ruột sẽ không thể phân giải hết. Những chất dư thừa này tạo ra áp suất thẩm thấu cao trong lòng ruột, kéo nước từ cơ thể vào lòng ống tiêu hóa, gây ra tình trạng tiêu chảy thẩm thấu, đầy hơi và làm trầm trọng thêm tình trạng mất nước hậu phẫu. Do đó, chiến lược dinh dưỡng ưu tiên hàng đầu là cung cấp các dưỡng chất “tiền chế” – tức là các chất dinh dưỡng ở dạng đơn giản nhất, dễ hòa tan và có khả năng thấm trực tiếp qua thành ruột mà không cần trải qua quy trình tiêu hóa phức tạp. Việc bổ sung các chất béo hòa tan nhanh và các chuỗi peptide ngắn sẽ cung cấp nguồn nguyên liệu quý giá để cơ thể ưu tiên tái tạo cấu trúc biểu mô, làm lành các vết loét niêm mạc và kích thích sự mọc lại của các nhung mao mà không làm tăng tải lực hay gây co thắt nhu động ruột quá mức.
Quản lý nhu động và ngăn ngừa tái phát
Một trong những nỗi lo lớn nhất của các bậc phụ huynh sau khi trẻ được tháo lồng thành công chính là nguy cơ tái phát, vốn chiếm tỷ lệ từ 5-10% và thường xảy ra nhất trong vòng 24 đến 48 giờ đầu tiên. Nguyên nhân là do đoạn ruột sau khi được tháo gỡ vẫn còn tình trạng sưng nề, các mảng peyer (tổ chức bạch huyết) chưa kịp thu nhỏ, tạo thành các “gờ” cản trở nhu động ruột bình thường. Điều này khiến các sóng nhu động không đều, dễ dàng đẩy đoạn ruột này chui vào đoạn kế tiếp một lần nữa. Để kiểm soát nhu động ruột nhịp nhàng, quy tắc “chia nhỏ và làm ấm” là vô cùng quan trọng: thay vì 3 bữa chính, phụ huynh nên chia thành 6-8 bữa nhỏ trong ngày để tránh làm căng giãn đột ngột lòng ruột, giảm áp lực co bóp lên đoạn ruột đang bị tổn thương.
Thức ăn cho trẻ trong giai đoạn này bắt buộc phải ở dạng lỏng, mịn và ưu tiên dùng ấm để kích thích các mạch máu giãn nở, tăng cường lưu thông máu đến nuôi dưỡng vùng niêm mạc bị thiếu máu trước đó. Việc sử dụng thức ăn lạnh có thể gây ra các cơn co thắt đột ngột, làm tăng nguy cơ lồng tái phát. Bên cạnh đó, việc tái thiết lập hệ vi sinh đường ruột bằng cách bổ sung các lợi khuẩn (Probiotics) đóng vai trò điều hòa phản ứng viêm tại chỗ, giúp các mảng peyer nhanh chóng xẹp xuống, đồng thời hỗ trợ các tín hiệu thần kinh điều khiển nhu động ruột diễn ra ổn định và tuần hoàn. Đặc biệt, việc ưu tiên sử dụng các nhóm chất béo dễ hấp thụ (như chất béo chuỗi trung bình – MCT) có sẵn trong các loại sữa công thức chuyên dụng hoặc dầu thực vật lành mạnh sẽ mang lại lợi ích kép: vừa cung cấp năng lượng phục hồi nhanh cho niêm mạc, vừa giúp nhu động ruột hoạt động trơn tru mà không cần cơ bắp ruột phải co bóp quá mạnh. Phụ huynh cần theo dõi sát sao biểu hiện của trẻ, nếu thấy trẻ có dấu hiệu khóc thét từng cơn, nôn trớ trở lại hoặc bỏ bú, cần đưa trẻ đến cơ sở y tế ngay lập tức vì đó có thể là dấu hiệu khối lồng đã tái hình thành.
Thấu hiểu sự nhạy cảm của hệ tiêu hóa trẻ sau lồng ruột, việc lựa chọn một giải pháp dinh dưỡng hội đủ các yếu tố bao gồm: dễ hấp thu, bảo vệ niêm mạc và tái thiết lập đà tăng trưởng là vô cùng cấp thiết. Sản phẩm dinh dưỡng Metacare Opti 2+ và thực phẩm bổ sung sữa dinh dưỡng pha sẵn Metacare Opti (gọi chung là “Metacare Opti”) được nghiên cứu và phát triển bởi Nutricare cùng Viện Dinh dưỡng Y học Nutricare Hoa Kỳ (NMNI-USA), là giải pháp dinh dưỡng hỗ trợ đáp ứng các yêu cầu khắt khe này.
Điểm nhấn khoa học có trong Metacare Opti tlà ứng dụng công nghệ đột phá 30 tỷ lợi khuẩn Postbiotic – thế hệ lợi khuẩn đột phá có tính ổn định cao, kết hợp cùng HMO và hệ chất xơ (FOS/Inulin). Sự kết hợp này giúp nhanh chóng làm dịu các kích ứng tại niêm mạc ruột, cân bằng hệ vi sinh vật nội sinh và ngăn ngừa tình trạng táo bón – yếu tố nguy cơ hàng đầu gây áp lực lên nhu động ruột. Để bù đắp nguồn năng lượng bị thiếu hụt sau giai đoạn thiếu máu cục bộ, sản phẩm cung cấp đạm Whey chất lượng cao, giúp trẻ hấp thu nhanh, nuôi dưỡng cơ thể mà không gây quá tải cho hệ tiêu hóa còn non nớt. Bên cạnh đó, Metacare Opti mang đến hàm lượng canxi đáp ứng 100% khuyến nghị của WHO, kết hợp cùng bộ đôi dẫn truyền vitamin K2 và D3. Cơ chế này đảm bảo canxi được khoáng hóa trúng đích vào xương, tối ưu hóa quá trình phát triển thể chất bền vững, giúp trẻ không chỉ hồi phục nhanh mà còn bứt phá mạnh mẽ trong tương lai.
Kết luận
Lồng ruột là một cấp cứu ngoại khoa cấp bách đòi hỏi sự nhạy bén trong việc nhận diện các biến đổi lâm sàng sớm để tối ưu hóa tỷ lệ tháo lồng bảo tồn và hạn chế các can thiệp xâm lấn. Tuy nhiên, việc xử trí thành công khối lồng chỉ là bước khởi đầu trong lộ trình điều trị; giai đoạn phục hồi hậu phẫu mới đóng vai trò then chốt trong việc tái thiết lập hằng định nội môi và phục hồi cấu trúc vi thể của niêm mạc ruột sau tổn thương thiếu máu cục bộ. Một chiến lược dinh dưỡng chuyên biệt, tập trung vào các nhóm dưỡng chất có khả năng hấp thu trực tiếp qua tĩnh mạch cửa và hỗ trợ tái tạo biểu mô, sẽ giúp rút ngắn thời gian hồi phục, ngăn ngừa tình trạng kém hấp thu thứ phát và củng cố hàng rào miễn dịch đường tiêu hóa. Sự kết hợp chặt chẽ giữa can thiệp y khoa kịp thời và chăm sóc chuyển hóa đúng đắn chính là nền tảng vững chắc để trẻ duy trì đà tăng trưởng và phòng ngừa hiệu quả các biến cố tái phát trong tương lai.
Tài liệu tham khảo:
|
